MFA-Akademie - Modul 1: Grundlagen zu Impfungen
Die MFA-Akademie zum Thema Impfen richtet sich an alle interessierten MFA unabhängig von der genauen Fachrichtung sowie dem Erfahrungsschatz im Zusammenhang mit Impfungen.

Übergeordnetes Ziel der MFA-Akademie ist die kompakte Wissensvermittlung im Bereich impfpräventable Infektionskrankheiten & Impfungen – von den Grundlagen, über die aktuellen STIKO-Empfehlungen bis hin zur Umsetzung in der Praxis.
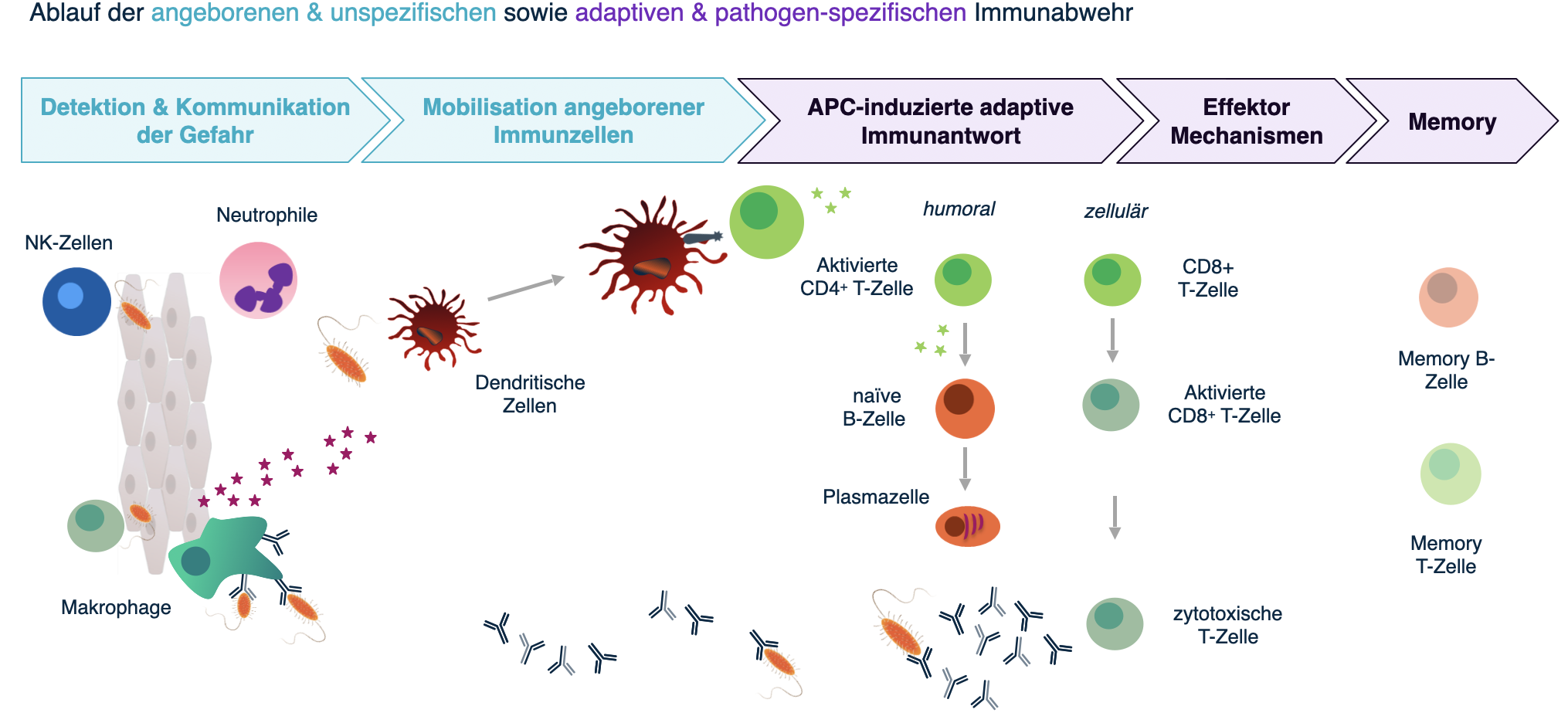
Das Modul 1 „Grundlagen zu Impfungen“ beleuchtet zunächst einmal die Funktionsweisen unseres Immunsystems und wie Impfungen sich diese zu Nutzen machen, um uns vor Infektionskrankheiten zu schützen. Darüber hinaus wird in diesem Modul aufgezeigt, welche verschiedenen Impfstoffklassen es gibt und was bei der Applikation beachtet werden muss – Stichwort Koadministration. Zu guter Letzt wird die Ständige Impfkommission (STIKO) als wichtigstes Gremium für die Impfempfehlungen in Deutschland vorgestellt sowie die wichtigsten Standardimpfungen für Menschen ab 60 Jahren im Detail dargestellt.
Stellen Sie Ihre Frage
- Wir können keine Fragen zu spezifischen Patientenfällen, Produktempfehlungen oder off-label-Themen beantworten.
- Bitte geben Sie so viele Details wie möglich an, damit unsere Experten Ihnen die bestmögliche Antwort geben können. Achten Sie darauf, Ihre Frage klar und präzise zu formulieren.
- Seien Sie klar und spezifisch
- Geben Sie genügend Kontext, damit andere Ihre Frage leicht verstehen können.
- Beispiel: Anstatt "Welche Impfungen braucht man auf Reisen?" fragen Sie lieber "Welche Impfungen werden für eine Reise nach Südostasien empfohlen und was muss man beachten?"
- Halten Sie sich an unsere Richtlinien
- Vermeiden Sie Fragen zu Produkten, spezifischen Patientenfällen sowie off-label-Themen, da wir diese nicht beantworten dürfen.
- Beispiel: Anstatt "Kann ich Patient X Impfstoff Y verabreichen?" fragen Sie lieber "Welche Kontraindikationen muss ich bei einer Impfung gegen Grippe beachten?"
- Überprüfen Sie bestehende Fragen
- Nutzen Sie unsere automatischen Vorschläge bei Texteingabe, um die Doppelung von Fragen zu vermeiden.
Welche Impfungen werden Schwangeren ohne Vorerkrankungen empfohlen?
- Sie ist spezifisch und für ein breites Publikum geeignet.
- Sie vermeidet Fragen zu bestimmten Impfstoffen oder individuellen Patientenfällen.
- Sie konzentriert sich auf offizielle Empfehlungen und nicht auf persönliche Meinungen.
Warum diese Frage geeignet ist:
Oder stellen Sie Ihre Frage auf der Detailseite.
- Tipps für eine gute Frage – So formulieren Sie klar und präzise.
- Beispielfrage – Ein Muster für eine gut strukturierte Anfrage.
Dort finden Sie:
.png)
